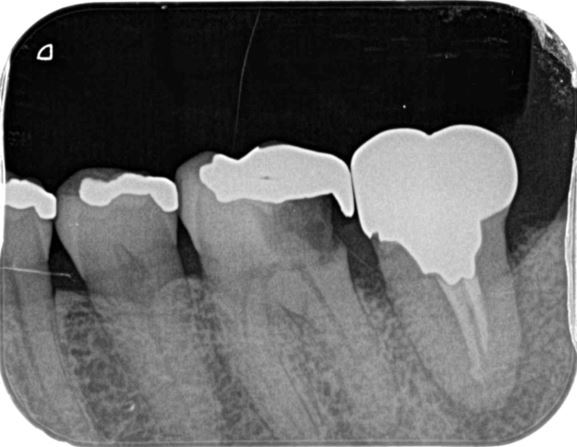
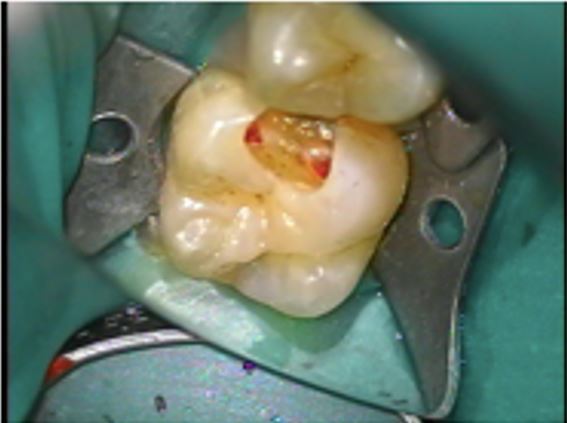
根管治療術直後の痛みについて
今回は治療後に生じる痛みについて書いていきたいと思います。根管治療をした後に治療をしたのに痛みが出たり、腫れが生じた経験がある方もいらっしゃるかと思います。
根管治療後に痛みが出たことがある割合として論文による報告が多数あります。
軽微なものを含めると70%ほどの方が根管治療後に痛みを感じており、その内の25%の方は鎮痛剤の服用を必要としています。
根管治療後の痛みのピークの多くは12時間以内で、ほとんどは1~2日ほどで治まります。長い方だと1週間程度痛みが続くこともあります。
痛みの原因は、根管治療によって根の周りの骨や歯肉に与えられた刺激による急性炎症と考えられています。
刺激の種類として、ファイルと呼ばれる根管内を清掃する器具による機械的な刺激や、根管内を消毒する消毒薬による化学的刺激があります。
根管治療後の痛みに影響を与える要因として挙げられるのが、
①性別、年齢
②歯髄の状態
③術前疼痛の有無
などがあり、更に細かく挙げるとキリがないくらいです。
術前に痛みがある場合は術後も痛みを生じる可能性が高いことから、根管治療を行う際は緊急時を除いて、生じている炎症をある程度抑えてから治療を進めた方が術後の影響が少ないのです。
根管治療は痛みを伴う処置になることが多く、歯内療法専門医による根管治療は麻酔をしてから行うことが大半です。
再根管治療の際や、明らかに神経が死んでしまっていることが判断できる際は麻酔をしないで根管治療を行うこともありますが、根の先の根管内に神経がしぶとく残っていたり、根管内への刺激によって周囲の骨や歯肉に痛みを感じる場合もあること、また術中に感じる疼痛は術後にも残存することがある為、当院では根管治療時には麻酔をしっかり行うことがほとんどです。
豊島区池袋の倉本歯科医院では歯内療法専門医による根管治療、歯髄保存治療を行っております。
お悩みの歯がありましたら、ご相談ください。
https://kuramotodc-ikebukuro.com/reservation.html
2021年12月08日 13:21